סרטן
סרטן (באנגלית: Cancer או בלטינית malignant neoplasm) הוא אוסף רחב של מחלות שיש בהן גידול בלתי מבוקר של תאים. תאים סרטניים בגוף מתחלקים וגדלים בצורה לא-נורמלית, יוצרים גידולים ממאירים, פולשים לרקמות סמוכות. תאים סרטניים עלולים גם להתפשט בגוף על ידי מערכת הדם או הלימפה. לא כל הגידולים הם סרטניים. גידולים שפירים אינם גדלים באופן בלתי נשלט, לא פולשים לרקמות סמוכות ואינם מתפשטים בגוף. רוב סוגי הסרטן הם גידולים, אך חלקם, כמו לוקמיה, אינם. יש מעל 200 סוגים שונים של סרטן בבני אדם. הענף הרפואי שעוסק במחקר, בטיפול ובמניעה של סרטן הוא אונקולוגיה.
התהיה מה גורם לסרטן היא שאלה מורכבת ומסובכת. ידוע כי דברים רבים מעלים את הסיכון לחלות בסרטן כולל שימוש בטבק, מספר מחלות מדבקות, קרינה, מחסור בפעילות גופנית, השמנה וזיהום סביבתי.[1] אלו יכולים לגרור נזק ישיר למטען הגנטי או להשתלב עם פגמים גנטיים קיימים בתוך תאים כדי ליצור את המחלה. כ-5%-10% מהתחלואה בסרטן נובעת אך ורק מגורמים תורשתיים.
א-נורמליות של המטען הגנטי יכולה להיגרם גם עקב טעויות במנגנון שכפול ה-DNA בתאים מסוימים במהלך החיים או במטען הגנטי של בעל החיים, וכך נוכחת בכל תאי הגוף מלידה. היכולת להעביר סרטן בירושה, מושפעת בדרך כלל מהשפעות מורכבות בין גורמים מסרטנים לבין המטען הגנטי של הנשא, כך שברמות חשיפה מסוימות, גורם מסרטן עבור אדם אחד יהיה בלתי מסרטן עבור אדם אחר.
איבחון של מחלות הסרטן, דורש בדרך כלל בחינה היסטולוגית של ביופסיה מתוך הרקמה, למרות שהאבחון הראשוני של סרטן יכול להתרחש על רקע סימפטומים או הדמיה רדיו-גרפית. ניתן לטפל ברוב סוגי הסרטן, ומחלק מהם ניתן להירפא, כתלות בסוג המחלה, במיקום שלה, בשלב גילוי המחלה, בגנטיקה של החולה ובבריאות הכללית שלו. מרגע האבחון, מטפלים בסרטן בדרך כלל על ידי שילוב של ניתוח, כימותרפיה, ורדיו-תרפיה. עם התפתחות המחקר, הופכים הטיפולים להיות ספציפיים יותר כנגד סוגים מסויימים של מחלות סרטן. בשנים האחרונות הייתה התקדמות משמעותית בפיתוח של תרופות שפועלות באופן ספציפי כנגד תאים סרטניים על ידי פעילות מול אי-נורמליות מולקולרית גלויה שיש בחלק מהגידולים. כך שתרופות אלה מפחיתות למינימום את הנזק לתאים בריאים.
סרטן יכול להתרחש בכל בעלי החיים (כולל בני אדם) ובכל הגילאים, אפילו עוברים. אבל הסיכון לחלות בסרטן גדל עם הגיל. נכון להיום, סרטן גורם לכ-13% מכלל מקרי המוות של בני אדם, ומעל ל-20% במדינות מערביות. על פי האגודה האמריקאית לסרטן, 7.6 מיליוני בני אדם מתו מסרטן בשנת 2007. התחלואה בסרטן צפוייה לגדול עקב התארכות תוחלת החיים ושינויים באורחות החיים של תושבי המדינות המתפתחות.
ב-4 בפברואר - מצוין ברחבי העולם כיום הסרטן הבינלאומי, נוסד על ידי האיגוד הבינלאומי נגד סרטן לעידוד המודעות למחלות הסרטן. ב-31 במאי מצוין יום ללא עישון -להעלות את המודעות לעישון ותרומתו לתחלואה כולל סרטן ריאות, וכן להכחשת נזקי העישון.
אפידמיולוגיה
סרטן גורם לכ-25% ממקרי המוות בארצות הברית, והוא נחשב לבעיה בריאותית מרכזית בחלקים רבים בעולם בעיקר במדינות העשירות יותר, בהן התחלואה ממחלות מדבקות קטנה יותר. בארצות הברית, סרטן הריאה גורם לכ-30% ממקרי המוות מסרטן, אבל רק ל-15% ממקרי הסרטן החדשים. מבין המקרים החדשים, סרטן הערמונית הוא הנפוץ ביותר בקרב גברים (25%), וסרטן השד בקרב נשים (25%). סרטן יכול להתרחש גם בקרב ילדים ומתבגרים, אבל הוא נחשב לנדיר בהרבה (150 מקרים למיליון בארצות הברית), כאשר לוקמיה היא הסוג הנפוץ ביותר. בשנה הראשונה לחיים, קיימים 230 מקרים למיליון בארצות הברית, כאשר הסוג הנפוץ ביותר הוא neuroblastoma.
למעלה משליש ממקרי המוות מסרטן בעולם הם בעקבות גורמי סיכון שניתן לשנות אותם, ובראשם עישון טבק, שתיית אלכוהול, ודיאטה עם מעט ירקות ופירות. בשנים האחרונות יש יותר מחקרים המצביעים על הקשר בין השמנת יתר לבין תחלואה בסרטן. במדינות עניות מגע מיני המעביר את נגיף הפפילומה האנושי, שהוא גורם מרכזי בסרטן צוואר הרחם.
גורמים למחלת הסרטן
הסרטן הוא בעיקרו מחלה הנגרמת עקבי תנאים סביבתיים, כאשר 90%-95% מהמקרים מיוחסים לגורמים סביבתיים ורק 5%-10% נגרם עקב גנטיקה.[1] גורמים סביבתיים, או ביו-פיזיים, בהקשר של מחלות הסרטן הם כל הגורמים שאינם תורשתיים, כלומר תזונה, עישון, אלכוהול, קרינה מייננת, קרינת שמש, פעילות גופנית, הרגלי שינה, ולא רק חשיפה לזיהום סביבתי.[2]
גורמים סביבתיים נפוצים שתורמים לתחלואה ולתמותה בסרטן כוללים עישון וחשיפה לטבק (25%-30%), תזונה לא בריאה והשמנה (30%-35%), מחלות מדבקות (15%-20%), קרינה (מייננת ובלתי מייננת - עד 10%), וכן עקה, מחסור בפעילות גופנית וזיהום סביבתי.[1]
אורח החיים המודרני, כולל שינויי התנהגות רבים והגדלת החשיפה לגורמים שונים שלא היתה אליהם חשיפה בעבר:
- חומרים קרצינוגניים: חומרים אשר מחקרים מדעיים הראו שהם גורמים לסרטן. חומרים המצויים בעשן ובאפר סיגריות וצורות עישון אחרות; חלקיקי עשן ופיח; חנקות וגפרות במים ובאוויר שאנו נושמים (כתוצאה מעשן מכוניות, חומרי דשן כימיים, וחומרי הדברה כימיים); כלור במים שאנו שותים; חלק מחומרי הטעם הריח או הצבע המשמשים בייצור מזון תעשייתי; שמן וחלבונים שרופים הנוצרים בייצור מזון תעשייתי; שרידי צבע, מדללים, וחומרים סינתטיים אחרים המשמשים בבית במשרד וברכב המודרני, ועוד.
- קרינה מייננת: כתוצאה מדילול שכבת האוזון, נחלשה ההגנה שהיא סיפקה, ואנו חשופים יותר לקרינה אולטרה סגולה. כמו-כן חשיפה מוגזמת לאור השמש בשעות החמות ביום עלולה ליצור נזק בעור שיתבטא בסרטן עור בשלב מאוחר יותר.
- קרינה בלתי מייננת: מקורות קרינה רבים סביבנו - משדרי רדיו וטלוויזיה, מכשירים סלולריים, מכשירי מיקרו גל, טלפונים אלחוטיים, רשתות תקשורת אלחוטיות וקווי מתח גבוה. אין כיום הוכחה מדעית שקרינה מסוג זה יכולה לגרום לנזקים גופניים, אך ישנן מספר אנליזות שמצאו מתאם.
- הורמונים ודמויי הורמונים: כחלק מהאופנה כיום יש הלוקחים הורמונים באופן סדיר - בין אם לצורך אסתטי (ניפוח שרירים), ובין אם כתוצאה מאופנה רפואית (גיל המעבר). אך גם אלו מאיתנו שאינם צורכים הורמונים באופן מודע, חשופים לחומרים סינתטיים הדומים מספיק להורמונים בכדי להשפיע על מנגנוני הבקרה בגוף. חלק מהורמונים ודמויי הורמונים אלו נמצאו קשורים לעלייה בתחלואה בסרטן.
נוסף לגורמים אלה ישנם שינויים רבים הקשורים לאורח החיים המודרני ביניהם:
- מחסור בפעילות גופנית.
- שינויי תזונה כמו צריכת מזון מעובד, צריכה מועטה של פירות וירקות טריים, צריכה גבוהה של מזונות מהחי, בעיקר של שומנים מהחי אך גם של חלבון מהחי. צריכה גבוהה של מוצרי חלב.
- צריכה גבוהה של קלוריות מדגנים ומסוכר מעובד.
- מחסור בשעות שינה. חשיפה ארוכה לאור מלאכותי למשך שעות רבות.
- נסיעה במטוסים.
- ריבוי מתחים.
השינויים האלה ואחרים חשודים כי הם עצמם מסרטנים, או כי הם מעודדים חשיפה לסרטן, על ידי דיכוי מנגנונים שמתנגדים לסרטן או הגברת רגישות שקיימת מסיבה גנטית.
באופן כללי, המחלה במחלת סרטן מסויימת תלויה באורח חיים ובגנטיקה. גורם חשיפה אחד שעלול להזיק מאוד לאדם בעל מטען גנטי אחד, עשוי להשפיע פחות על אדם בעל מטען גנטי אחר. כך לדוגמה חשיפה לבנזן (המצוי באדי דלק) עלולה להשפיע על חלק מהאוכלוסייה שיש לו רגישות גנטית לפתח מחלות סרטן הקשורות לחשיפה לבנזן, אבל להשפיע פחות על שאר האוכלוסייה.
אחד הקשרים הסבוכים בהשפעות סרטן קשור כנראה לתזונה. לטענת מחבר מחקר סין, יכולים להיות מזונות שבעצמם הם אינם מסרטנים, כך שבחינה של צריכה מוגברת שלהם לבדם, תניב שאין קשר בינם לבין סרטן. אבל ייתכן שחומרים אלה "פותחים את השער" ומאפשרים לחומרים אחרים, ביניהם מזונות אחרים, לפעול כחומרים מסרטנים.
אחת הטענות של ארגוני סביבה וארגונים מתקדמים נגד הסרטן היא כי רוב המאמץ המחקרי והפוליטי הקשור למחלה נוגע בשלב הגילוי המוקדם והריפוי, וכי נעשה מאמץ מועט מידי כדי לנסות לגלות את מקורות המחלה, וליישם שינויים בהרגלי החיים שידועים כבר ככאלה שיכולים להקטין תחלואה. (ראו בפרק מאבקים ציבוריים).
מניעת סרטן על ידי הרגלי בריאות אישיים
 ערך מורחב – מניעת סרטן
ערך מורחב – מניעת סרטן
לפי האגודה האמריקאית לחקר הסרטן (AICR), בעקבות סיכום של אלפי מחקרים בתחום, ניתן למנוע לפחות שליש ממקרי התחלואה בסרטן על ידי שינוי או שמירה על אורחות חיים לפי עשרת הכללית הבאים:[1]
- שמירה על משקל בטווח בריא, והימנעות מצבירת עודף משקל עם העליה בגיל.
- ביצוע פעילות גופנית לפחות 30 דקות ביום
- אכילה של דיאטה עשירה בירקות, פירות, דגנים מלאים וקטניות
- הגבלת צריכה של מזון מהיר בעיקר כאלה עשירים בשומן רווי וסוכר
- הפחתת צריכת בשר אדום (לכל היותר 500גר לשבוע) והימנעות מבשר מעובד
- הימנעות ממשקאות ממותקים - ההמלצה היא לשתות בעיקר מים ומשקאות לא ממותקים.
- הגבלת צריכת אלכוהול, לכל היות משקה אחד ליום לנשים ושניים לגברים.
- לא לקחת תוספים למניעת סרטן
- עבור אמהות שילדו - המלצה לבצע הנקה אם הדבר אפשרי. ההנקה טובה הן לאם והן לתינוק.
- אם אובחנתם בסרטן- נסו למלא אחר ההמלצות של AICR בהתאם להתייעצות עם הגורם המטפל.
האגודה גם חוזרת על המלצה ישנה וברורה מאליה - המנעות מעישון
עישון
 ערך מורחב – עישון
ערך מורחב – עישון
עישון הוא הגורם הבודד שיש לו ההשפעה המכריעה ביותר על הסיכון לחלות בסרטן. על פי הערכת המרכז לבקרת מחלות, עישון היא הסיבה המרכזית ללפחות 30% ממקרי המוות עקב סרטן, לכ-80% ממקרי המוות עקב מחלת ריאות חסימתית כרונית ולמקרים רבים של התקפי לב בארצות הברית. בשנים 2000-2004 חשיפה לטבק גרמה בכל שנה למוות מוקדם של מעל 443 אלף איש, אובדן של 5 מיליון שנות חיים ושל 96 מיליארד דולר עקב עובדן פריון שעות עבודה, בארצות הברית לבדה. [3]
עישון סיגריות ומוצרי טבק אחרים (לרבות נרגילות) גורם למעלה מ-10 סוגי סרטן שונים: מעשנים נמצאים בסיכון של פי 22 לחלות בסרטן הריאה, אחד מסוגי הסרטן הקטלניים ביותר כיום. 84% ממקרי סרטן הריאה בגברים ו-77% בנשים קשורים בעישון. עישון הוא הגורם העיקרי לסרטן חלל הפה, הלוע והוושט; 43% מסרטן שלפוחית השתן אצל הגברים ו-36% אצל הנשים נגרם בעקבות עישון סיגריות; עישון הוכח כגורם סיכון לסרטן הכליה, סרטן הלבלב, סרטן הכבד, סרטן הקיבה, לוקמיה מסוימת ומיאלומה נפוצה; 19% מהמקרים של סרטן צוואר הרחם ו-40% מסרטן הפות מיוחסים לעישון; 30% ממקרי סרטן הפין מיוחסים לעישון; 48% מסרטני האנוס בגברים ו-41% בנשים נגרמים כתוצאה מעישון. מעשנים סובלים מסרטן ערמונית אגרסיבי יותר עם שיעורי תמותה גבוהים יותר. אצל נשים שחלו בסרטן השד וטופלו נמצאו במעקב לאורך זמן שיעורי תמותה גבוהים יותר מכל המחלות ומסרטן השד בקרב המעשנות לעומת הלא מעשנות. [4]
הסיכון היחסי (Relative Risk) לתמותה ותחלואה של גברים מעשני סיגריות לעומת גברים לא מעשנים במחלות סרטן רבות נע בין פי 2 עד פי 27. נשים מעשנות סיגריות מגדילות את הסיכון שלהם לתחלואה ותמותה בסרטן פי 1.4 עד פי 17. בקרב גברים מעשני סיגריות, הסיכון לסרטן הלבלב גדל פי 2, הסיכון לסרטן הכליה ואיברי מערכת השתן גדל פי 3, הסיכון לסרטן הוושת גדול פי 7, הסיכון לסרטן הלוע גדל פי 10.5, הסיכון לסרטן הריאה גדל פי 22, הסיכון לסרטן שפתיים, חלל הפה, גרון בקרב גדל פי 27. [5]
מחקר משנת 2009 בדק 23 אלף גרמנים על פני 7 שנים. נבדקה ההשפעה של 4 הרגלי בריאות בשליטת הפרט - הימנעות מעישון, משקל גוף תקין (לפי מדד BMI), ביצוע פעילות גופנית בכמות מספקת (3.5 שעות פעילות בשבוע) ושמירה על דיאטה בריאה (צריכת ירקות ופירות גבוהה, צריכת דגנים מלאים וצריכה נמוכה של בשר). 4% מהמשתתפים לא שמרו על אף אחד מהכללים הללו, ו-9% שמרו על כולם. לאחר התחשבות במשתני הבקרה (גיל, מין, השכלה ומקצוע), נמצא שמשתתפים עם כל אחד מ-4 הכללים היו בעלי סיכוי נמוך ב-78% לפתח אחת מ-4 מחלות כרונית, מבין מחלות אלה הסיכוי לפתח סרטן היה נמוך ב-36% במשך תקופה זו. [6]
זיהום סביבתי
 ערכים מורחבים – זיהום אוויר, זיהום מים, זיהום מזון, חומרי הדברה
ערכים מורחבים – זיהום אוויר, זיהום מים, זיהום מזון, חומרי הדברה
בשנת 2012, הסוכנות הבינלאומית לחקר הסרטן (IARC), גוף של ארגון הבריאות העולמי, סיווגה גזים הנפלטים ממנועי דיזל כחומר מסרטן וודאי בקרב בני אדם (קבוצה אחת). הדבר בוצע בהתבסס על ראיות לקשר בין חשיפה לזיהום לבין סרטן ריאה. [7] באוקטובר 2013 הודיעה הסוכנות הבינלאומית לחקר הסרטן כי זיהום אוויר מחוץ לבית הוא מסרטן וודאי בקרב בני אדם בגלל הקשר בינו לבין סרטן ריאות. בנוסף בוצעה הערכה נפרדת לחלקיקים נשימים וגם הם הוכרזו מסרטן וודאי בקרב בני אדם.[8] בספטמבר 2014 הכריז משרד הבריאות בישראל כי זיהום אוויר הוא חומר מסרטן וודאי בבני אדם. [2]
על פי בכירים במשרד הבריאות, נכון לשנת 2007, כ-1,250 ישראלים לוקים מדי שנה במחלות סרטן כתוצאה מזיהום סביבתי, זאת לפי דו"ח על החלוקה הגאוגרפית של הסרטן בישראל, שפורסם באוקטובר 2007. אומדן משרד הבריאות מתבסס על הערכות רפואיות-סטטיסטיות המקובלות במדינות המערב, בעיקר בארצות הברית, שלפיהן זיהום סביבתי הוא הגורם ל-3%-8% מכלל מחלות הסרטן [9]
אחד הגורמים שנחשבים לסיכון סביבתי הוא חומרי הדברה - אלו צוינו על ידי חוקרים כחשודים לכך שבישראל יש כמות גבוהה של תחלואה בלימפומה - הן לימפומה שאינה הודג'קין [10] שבה יש גם עליה בתחלואה והן בלימפומה על שם הודג'קין. שבה יש מגמות תחלואה גבוהות יותר בקרב יהודים ילידי הארץ לעומת עולים מכל העולם ומגמה זו הולכת ומחריפה עם השנים. [3]
תזונה ופעילות גופנית
בשנת 2017 המרכזים לבקרת מחלות ומניעתן בארצות הברית, CDC, פרסמו כי משקל עודף והשמנת יתר חולנית קשורים עם סיכון מוגבר לתחלואה ב-13 סוגים של סרטן. סך סוגי סרטן אלה אחראים לכ-40% מכלל מקרי הסרטן החדשים שאובחנו בארצות הברית בשנת 2014. סה"כ קצב גילוי מקרים חדשים של סרטן בארצות הברית ירדו משנות ה-90 (בין היתר - בגלל ירידה בעישון טבק), אבל לפי הערכת ה-CDC העלייה בהשמנה ובמשקל היתר מאיטים את מגמת השיפור. השיעור של סוגי סרטן שקשורים למשקל יתר חולני, לא כולל סרטן המעי הגס, עלו ב-7% במהלך התקופה בין 2005 ל-2014. זאת בהשוואה לירידה בסוגי הסרטן שאינם קשורים למשקל יתר חולני. לפי הערכת ה-CDC מעל מחצית מתושבי ארצות הברית, שיש להם בעלי משקל יתר או השמנת יתר חולנית, עלולים להגדיל את הסיכוי שלהם לפתח סרטן. לפי ה-CDC יש מגוון של גורמים מסרטנים אבל הימנעות מעישון טבק ושמירה על משקל תקין הם שני הדברים החשובים ביותר שאנשים יכולים לעשות כדי להוריד את הסיכון שלהם לחלות בסרטן. [11], [12]
השוואה של מקרי סרטן המעי הגס בין מדינות שונות מצביעה באופן מובהק שהעדר פעילות גופנית, אכילת יתר (כלומר צריכה של קלוריות מרובות), ויתכן שגם דיאטה עשירה בבשר (בשר אדום ו/או בשר מעובד) יכולה להגדיל את הסיכון לסרטן המעי הגס.[13] ולעומת זאת, פעילות גופנית, ואכילה של הרבה פירות וירקות מקטינה את הסיכון לסרטן, כנראה היות שהם מכילים פיטו-כימיקלים (phytochemicals) מגינים – חומרים שמקורם בצמחים המספקים הגנה כימית, כגון נוגדי חימצון. אכילת תפוחים שלמים, כולל הקליפה, מספקת יתרונות כלשהם למניעת סרטן [14]. לפיכך, שינויים בהרגלי החיים יכולים להקטין את הסיכון של סרטן המעי הגס ב-60-80 אחוז [15].
תפיסה מערכתית של סרטן
 ערכים מורחבים – הוליזם, מערכות מורכבות, תהליך
ערכים מורחבים – הוליזם, מערכות מורכבות, תהליך
מלבד גורמים מסרטנים חזקים כמו חשיפה לקרינה מייננת או עישון ישנם עשרות ומאות חומרים ותרכובות שעשויים לתרום לסרטן, והקושי לזהות ולאתר כל אחד מהם מהווה אתגר אמיתי. גישה שונה למניעת סרטן מוצגת על ידי ד"ר דיוויס אגוס (David Agus) שמתמחה ברפואה ובהנדסה באוניברסיטת דרום קליפורניה. אגוס מנסה לתאר גישה של מערכתית כלפי הסרטן. במקום לתאר את הסרטן כמצב, הוא מתאר אותו כתהליך - גוף שהולך ונהיה "סרטני" יותר או בריא יותר תודות לתנאים מסויימים. ולכן שינויים עדינים בסביבה הפנימית של הגוף יכולים לשנות את התנאים ולהקשות על תהליך התפתחות הסרטן. כדוגמה הוא נותן ניסוי שנערך בנשים לאחר שקיבלו תרופות כימותרפיות לטיפול בסרטן השד שנתגלה אצלן. לחלקן ניתן פלסבו ולחלקן ניתנה תרופה לחיזוק העצמות, שכן סרטן השד עלול לנדוד לעצמות. התאוריה הייתה שחיזוק העצמות ישנה את ה"תנאים הסביבתיים" שמקלים על קליטת תאים סרטניים בעצמות. התוצאה הייתה שהנשים שזכו לתרופה חלו בגידול חוזר בשיעור של 40% מול קבוצת הביקורת. [4]
גישה דומה לסרטן בהקשר של לתזונה אפשר למצוא במחקר סין. אחת הטענות המרכזיות של המחקר היא שנדיר שמזון אחד מעודד התפתחות סרטנית, בכוחות עצמו, אבל יש מזונות שמעודד תנאים שמגבירים את הסיכוי להתפתחות סרטנית כתוצאה מחשיפה למזונות אחרים. מחקר אחד מצא לדוגמה קשר בין רמות סוכר גבוהות לבין סרטן הלבלב[5] ומאמר הדעה אחד לדוגמה מצביע על השפעות אפשריות של סוכר על המערכת החיסונית והספקת דלק חיוני לתאי סרטן בשלבי החיים ההתפשטות המוקדמים שלהם. [6]
הביולוגיה של תאים סרטניים
סרטן הוא במהותו מחלה הנגרמת עקב כשל ברגולציה של גידול רקמות בגוף. כדי שתא נורמלי יהפוך לסרטני, הגנים ששולטים ומפקחים על גידול תאים ועל התמיינות תאים חייבים לעבור שינוי.
הגנים שעוברים שינוי בתאים סרטניים מתחלקים ל-2 מחלקות רחבות. אונקוגנים (Oncogenes) הם גנים שמעודדים גדילה והתרבות בתא. גנים אחרים הם גנים מדכאי גידול (Tumor suppressor) שמונעים מתאים מלהתחלק ומונעים מהם מלהישאר בחיים. גידול ממאיר יכול להתרחש עקב יצירה של גנים אונקוגנים חדשים, התבטאות מוגזמת או בלתי הולמת של אונקוגנים נורמליים, או עקב תת ביטוי של גנים מדכאי גידול. בדרך כלל יש צורך בשינוי במספר רב של גנים כדי להפוך תא נורמלי לתא סרטני.
לדוגמה, תא נורמלי ביצור חי, מכיל מנגנוני הגנה של הגוף שגורמים לתא להתאבד כאשר הוא מקבל הוראה מתאימה מהגוף. אם התא עבר שינוי שגורם לו להתנהג באופן לא נורמלי, הגוף מזהה זאת, ומפעיל את מנגנון ההתאבדות של התא. דבר שעוצר את התהליך. אבל בתאים קדם סרטניים, מנגנון ההתאבדות התאי מתקלקל, וכך נפתח שער להתפתחות תא סרטני. הסיכוי להתרחשות כל פגם בגנום הוא קטן מאוד, אבל היות ויש מספר רב מאוד של תאים, והזדמנויות רבות לקלקולים הסיכוי לסרטן מתממש בכל זאת במקרים רבים.
גילוי מוקדם וסיבות חברתיות
גילוי מוקדם הוא אחד הגורמים החשובים ביותר במניעה ובטיפול במחלת הסרטן. לדוגמה מעל 90% מהחולים בסרטן המעי הגס שנתגלו בשלב מוקדם מצליחים לשרוד את המחלה. אבל רק 10% מהחולים בסרטן זה מתגלים בשלב מוקדם. [7]
יש סיבות חברתיות רבות מדוע אנשים אינם מבצעים גילוי מוקדם, חלק מכך נובע מחוסר מודעות לחשיבות הגילוי המוקדם, חלק נובע מחסומים רגשיים שמונעים דיבור או שאלה על המחלה, פחדים מפני גילוי המחלה ועוד. כך לדוגמה בסרטן המעי הגס, אחוזי התמותה בישראל גבוהים יחסית לארצות הברית משום שבישראל יש מודעות נמוכה יותר לחשיבות הנושא ולכן הענות החולים לבקשות זיהוי מוקדם היא נמוכה יותר, כך שאבחון המחלה נעשה בשלב מאוחר יותר ופחות חולים שורדים.
בשנים האחרונות יש עליה במודעות לקשיים חברתיים נפשיים ותקשורתיים שמקטינים את הגילוי המוקדם ומניעת סרטן, וארגוני בריאות וותיקים וחדשים מנסים להתמודד עם הנושא ולהעלות את אחוזי הגילוי המוקדם. דוגמה אחת לכך היא קמפיינים של ארגוני בריאות לעידוד נשים לבצע בדיקה תקופתית של סרטן השד. דוגמה אחרת היא, ארגון fack cancer שמשתמש בהומור כדי לגרום לאנשים לדבר על הנושא וכדי לסייע לאנשים לדחוק בהוריהם לעבור טיפול מוקדם.[8]
טיפול בסרטן
הטיפול של הרפואה הקונבנציונלית בסרטן נחלק לשלוש קטגוריות עיקריות:
- הסרת הגידול בניתוח
- תרופות כימותרפיות שתוקפות את הגידול
- הקרנות (רדיותרפיה) שפוגעות בגידול [9]
בין השנים 1970 ו-2010, תודות לשילוב של גילוי מוקדם, תרופות חדשות הממוקדות בגידול וטיפולים חדשים, הצליחו רופאים וחוקרים להכפיל את אחוז החולים ששורדים יותר מ-10 שנים לאחר גילוי המחלה.[10] השינוי אינו הומוגני ותלוי בסוג הסרטן, בשלב בו נתגלה ובבריאות החולה. בעוד שבחלק מהמחלות הסרטן הייתה התקדמות גדולה, בחלק מהן, לדוגמה בסרטן הלבלב אחוז החולים הנפטרים מהמחלה נשאר גבוה. ישנה ביקורת על הפרקטיקות הנ"ל מהטעמים הבאים:
- הטיפול הקונבנציונלי פוגע בגידול ובמקרה הטוב משמיד אותו. אולם הוא לא מטפל כלל בהידרדרות בבריאות החולה בעטייה התפרץ הסרטן. לפיכך, ישנה סבירות גבוהה שהמחלה תשוב.
- כימותרפיה והקרנות גורמות לנזק רב לכל הרקמות בגוף ולא רק לרקמות הממאירות. מאחר שהגוף בו התפרץ סרטן ממילא במצב של קריסה, הריפוי ממחלת הסרטן לאחר טיפול בכימותרפיה והקרנות נעשה לעתים קרובות כמעט בלי אפשרי במרבית סוגי הסרטן. לפיכך כימותרפיה והקרנות יכולות להשיג נסיגה ואולי העלמה של הגידולים, אולם לעיתים קרובות הגידולים שבים לאחר פרק זמן באותו האיבר או באיברים אחרים.
קיימות פרקטיקות ברפואה המכוונות לריפוי הגוף ושיקום אמצעי ההגנה הטבעיים. לפי אותן שיטות הגוף כשהמערכות הרגילות שלו מתפקדות מסוגל להתגבר על המחלה לבדו בחלק ניכר מהמקרים. לאחר שהגוף מתגבר על המחלה בכוחותיו, החולים לשעבר יכולים לחיות בבריאות מלאה אם יקפידו על אורח חיים בריא.
בעשורים האחרונים קיימת מגמה של פריצות דרך מחקרית שמביאה לפיתוח תרופות חדשות המבוססות על פתרונות ביולוגיים שונים נגד חלק מסוגי הסרטן. תרופות אלה עשויות להציל חיים במקרים של גילוי מוקדם ולשפר את תוחלת החיים של החולה במקרים אחרים. עם זאת קיימת שונות גבוהה בין התרופות השונות והיכולת שלהן לסייע תלויה בסוג הסרטן וברקע של החולה.
מאמצע שנות ה-90 של המאה ה-20 מחירי התרופות החדשות בכלל ומחירי התרופות החדשות לסרטן בפרט החלו לעלות בקצב גבוה, ודבר זה מייקר את תקציבי הבריאות הציבוריים והפרטיים. בארצות הברית לדוגמה, עלו מחירי התרופות המובילות לסרטן בקצב גבוה מאוד. לפי מאמר שפורסם בשנת 2015 ב–Journal of Economic Perspectives, מחירן של 58 התרופות המובילות לסרטן עלה ב–10% בכל שנה בשני העשורים האחרונים. לפי המחקר בשנת 1995 עלות שנת חיים נוספת לחולה סרטן ממוצע בארצות הברית עמדה על 54 אלף דולר. מחיר זה עלה ל-139 אלף דולר בשנת 2005 ובשנת 2015 המחיר עלה ל-207 אלף דולר. עליית המחיר גבוהה מקצב האינפלציה וכן ביחס לשיפור ביעילות התרופות. בספרות הרפואית החלו להשתמש במושג "רעילות כספית" כדי לציין כי לצד רעילות קלינית (תופעות לוואי של תרופות) עלולה להיות להן השפעות לוואי שליליות על החולים - אובדן רכוש, כניסה לחובות, השפעות פסיכולוגיות על המשפחה ועוד. [16]
סרטן בישראל
 ערך מורחב – סרטן בישראל
ערך מורחב – סרטן בישראל
מחלות הסרטן בישראל גורמות לתחלואה של כ-28 אלף חולים חדשים מדי שנה (נכון ל-2012)[17] מתוכם כ-450 חולים ילדים. [9] מסוף שנות ה-90 סרטן הוא סיבת המוות העיקרית בישראל - רבע מכלל מקרי המוות בישראל נגרמים מסרטן - שיעור גבוה בהרבה מכל סיבת מוות אחרת. סרטן אחראי לאחד מכל שלושה מקרי מוות של גברים וכמעט מחצית ממקרי המוות בקרב נשים, מתוך מקרי המוות שמתרחשים בישראל בגילאים 1-74, כלומר - ללא תמותת תינוקות או קשישים בגיל 75 ומעלה. נכון לשנת 2012, סרטן הורג כ-10,000 ישראלים בשנה, מתוכם כ-30% או כ-3,000 מקרי תמותה שמתרחשים לפני גיל 65. [18]
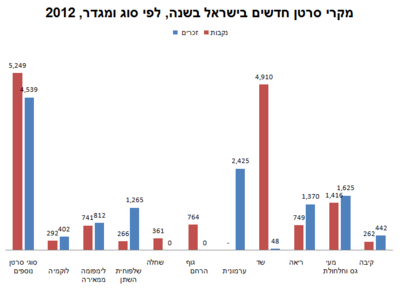
להלן המספר השנתי של מקרי סרטן ממאירים חדשים בקרב זכרים ונקבות, ביחס למספר סוגי סרטן מרכזיים בישראל, נכון לשנות 2012. [17]
| סוג הסרטן | זכרים | נקבות | סה"כ | אחוזים זכרים | אחוזים נקבות | אחוזים סה"כ |
|---|---|---|---|---|---|---|
| סרטן הקיבה | 442 | 262 | 704 | 3% | 2% | 3% |
| סרטן המעי הגס והחלחולת | 1,625 | 1,416 | 3,041 | 13% | 9% | 11% |
| סרטן הריאה | 1,370 | 749 | 2,119 | 11% | 5% | 8% |
| סרטן השד | 48 | 4,910 | 4,958 | 0% | 33% | 18% |
| סרטן הערמונית | 2,425 | 0 | 2,425 | 19% | 0% | 9% |
| סרטן גוף הרחם | 0 | 764 | 764 | 0% | 5% | 3% |
| סרטן השחלה | 0 | 361 | 361 | 0% | 2% | 1% |
| סרטן שלפוחית השתן | 1,265 | 266 | 1,531 | 10% | 2% | 5% |
| לימפומה ממאירה | 812 | 741 | 1,553 | 6% | 5% | 6% |
| לוקמיה | 402 | 292 | 694 | 3% | 2% | 2% |
| סוגי סרטן נוספים | 4,539 | 5,249 | 9,788 | 35% | 35% | 35% |
| כל סוגי הסרטן | 12,928 | 15,010 | 27,938 | 100% | 100% | 100% |
מגמות בתחלואה ובתמותה על פני זמן
בין 1980 ל-1999, גדל הסיכוי של יהודים (גברים ונשים) לחלות בסרטן ב-28%, סיכוייו של גבר לא יהודי לחלות בסרטן גדלו ב-49%, ואילו נשים לא יהודיות סבלו מעליה של 89% בתחלואת סרטן [19] התחלואה בסרטן עלתה בתקופה זו בכל חתך הגילאים, ולא נבעה רק מהעליה בתוחלת חיים: שיעור החולים בסרטן בגילאים 0-34, ל-100 אלף איש עלה בכל שכבות האוכלוסייה. בקרב זכרים יהודים בגילאים אלה עלה מספר החולים מ-207 (1996) ל-247 (2000), אצל נשים יהודיות 290 (1996), 333 (2000). באוכלוסייה הלא יהודית הייתה מגמת עליה חדה עוד יותר.[19] בין 1999 ל-2008 יש מגמה מעט שונה - יש עליה מתונה בתחלואה בסרטן בקרב גברים יהודים, ירידה מתונה בקרב נשים יהודיות ועליה משמעותית בתחלואה בכלל סוגי הסרטן בקרב גברים ונשים ערביות. [20]
יש מגמת ירידה קלה בתמותה מכלל סוגי הסרטן בתקופה 1999-2008 של כ-5%. מגמה זו מורכבת ממגמת ירידה חדה יותר בתמותה מסרטן בקרב נשים וגברים ממוצא יהודי (מעל 10%), ומעליה מתונה בתמותה מסרטן בקרב גברים ערבים ועליה חדה יותר בתמותה מסרטן בקרב נשים ערביות. מגמות אלה של שינוי במגמות התמותה מורכבת משינויים בתחלואה ובהצלחת הריפוי במחלות שונות, לדוגמה מגמת ירידה בתמותה מסרטן ערמונית, סרטן הקיבה וסרטן המעי הגס בקרב גברים, וירידה בתמותה מסרטן השד ומסרטן המעי הגס בקרב נשים. [20]
דו"ח של משרדה הבריאות משנת 2007 מיפה את נתוני תחלואת הסרטן בישראל בשנים 2001-2005 לפי אזורים גאוגרפיים, ומנסה לנבא את שיעורי הסרטן לפי גורמי תחלואה ידועים (כמו עישון, גיל, מוצא אתני, מצב כלכלי-חברתי ומועד הגילוי המוקדם של המחלה). בחיפה, תל אביב ובאר שבע יש תחלואה גבוהה שלא מוסברת מהגורמים המסורתיים, ומסקנת אנשי משרד הבריאות היא כי תחלואה עודפת זאת קשורה לזיהום סביבתי, בעיקר זיהום אוויר. [9]
הבדלים בתחלואה בסרטן בין יישובים
 ערך מורחב – אי שוויון בריאותי בישראל
ערך מורחב – אי שוויון בריאותי בישראל
דו"ח משרד הבריאות משנת 2007 הצביע על פערים ניכרים בתחלואה בסרטן בין איזורים שונים: שיעורי התחלואה באוכלוסיית אזור חיפה גבוהים ב-22% מהצפוי. שיעורי התחלואה באזור תל אביב וגוש דן גבוהים ב-20% מעל הצפוי ויש גם עליה מתמדת בתחלואה. באזור באר שבע שיעור התחלואה עלה באופן מדורג ומשמעותי והתגלתה עלייה של בין 18%-26% בשיעורי הסרטן באוכלוסייה בהשוואה ל-2001. מהנתונים עולה עוד כי שיעור חולי הסרטן במחוז באר שבע, בעיקר אצל גברים, הוא הגבוה בישראל. [9]
הדו"ח מראה כי בישראל יש קשר מובהק בין קרבה למרכזי ערים לבין שיעורי תחלואת סרטן גבוהים. בכיר במשרד הבריאות טען כי יש סבירות גבוהה, שמפעלים באזור התעשייה של רמת חובב שעושים שימוש בחומרים מסוכנים ורעילים וחלקים ידועים כמסרטנים, תורמים לתחלואה, אם כי דבר זה לא ניתן להוכיח באופן מדעי חד משמעי. [9] שיעור הסרטן שהתגלה בפועל בחדרה, נתניה, פתח תקוה, רמלה, רחובות ואשקלון היה נמוך מהצפוי. בנפות ירושלים, צפת, עכו ובכנרת היה שיעור התחלואה בפועל דומה לשיעור הצפוי. [9]
כותבי הדו"ח הסבירו כי הגם שאין בכוחם של הנתונים להצביע מבחינה מדעית על קשר בין מקורות מזהמים ידועים וברורים לתחלואה בסרטן, אין זה נכון להמתין עד לקבלת ההוכחות המדעיות הבלתי מתפשרות "על מנת לנקוט פעולות לצמצום החשיפות הסביבתיות בכלל ובאותם מוקדי תחלואה, במיוחד כאשר בישראל קיים ידע על זיהום האוויר באותם אזורים". כותבי הדו"ח ציינו כי לפי הידע הקיים היום, לא ניתן לשנות גורמי סיכון גנטיים אצל בני האדם שלהם מייחסים ברפואה חלק משמעותי ממחלות הסרטן, ולעומת זאת, "גורמים סביבתיים הקשורים לתחלואה בהחלט ניתן לשנותם ולהפחית התחלואה".[9] זכרים יהודים עלה מספר החולים מ-207 (1996) ל-247 (2000), אצל נקבות יהודיות בגילאים אלה חלה עליה מ-290 (1996), 333 (2000). באוכלוסייה הלא יהודית יש מגמת עליה חדה עוד יותר. [19]
נתוני משרד הבריאות שפורסמו בשנת 2015 ומתייחסים לתחלואה ותמותה מסרטן בשנים 2005-2009 מצביעים על פערים ניכרים בשיעור התחלואה בסרטן בקרב יישובים שונים בישראל. השיעור המתוקנן (ביחס לגיל) של חולות סרטן חדשות ביחס ל-100 אלף איש ביישוב חורה עמד על פחות מ-100, בעוד הממוצע הארצי גבוה פי 3 - 364 חולות ל-100 אלף איש. בקריית מוצקין שיעור זה עמד על כ-470 ובנשר מעל 500. התחלואה בסרטן בקרב נשים נמוכה בישובים ערביים ובישובים חרדיים. כל הישובים שבהם יש שיעור סרטן נמוך מאוד הם יישובים ערבים, ומתוכם יש מספר ישובים עם שיעור חולות חדשות נמוך מ-200.[21] אחת הסיבות לתחלואה הנמוכה בסרטן היא שיעור עישון נמוך מאוד בקרב נשים ערביות וחרדיות.
בשנים 2005-2009 השיעור המתוקנן הארצי של חולים חדשים בכלל סוגי הסרטן בקרב זכרים עמד על 400 ביחס ל-100 אלף איש. גם בקרב זכרים התחלואה בישובים ערבים היא נמוכה יותר - בחורה שיעור הזכרים החדשים עומד על 160 ל-100 אלף איש וכל הישובים בהם יש תחלואה נמוכה הם ערבים. מבין הישובים היהודים יש תחלואה נמוכה במיוחד בשוהם, ראש העין, גבעת שמואל ובני ברק. קשה יותר להסביר את התחלואה הנמוכה במחסור בעישון שכן באופן כללי גברים ערבים מעשנים יותר יחסית לממוצע הכלל ארצי. כך שיעור הגברים המעשנים בנצרת עמד על כ-44% לעומת שיעור ארצי של 31%. שיעור חולי הסרטן החדשים בקרב גברים בכרמיאל עמד על מעל 500 ל-100 אלף והוא גבוה גם בתל-מונד, אור עקיבא, וטירת כרמל.[22] מבין היישובים הגדולים שיעור התחלואה הגבוה בקרב גברים נמצא בחיפה ובתל-אביב יפו וכן ברחובות וראשון לציון. בכל הישובים האלה יש שיעור עישון נמוך ביחס לממוצע הארצי אבל תחלואה גבוהה יותר. הדבר בולט במיוחד בחיפה שם שיעור הגברים המעשנים נמוך ב-20 אחוזים ביחס לממוצע הכלל ארצי של גברים (25% גברים מעשנים לעומת ממוצע כלל ארצי של 31%) אבל שיעור התחלואה בכלל סוגי הסרטן גבוה ב-16% לעומת הממוצע הארצי.
על פי בכירים במשרד הבריאות, נכון לשנת 2007, כ-1,250 ישראלים לוקים מדי שנה במחלות סרטן כתוצאה מזיהום סביבתי, זאת לפי דו"ח על החלוקה הגאוגרפית של הסרטן בישראל, שפורסם באוקטובר 2007. אומדן משרד הבריאות מתבסס על הערכות רפואיות-סטטיסטיות המקובלות במדינות המערב, בעיקר בארצות הברית, שלפיהן זיהום סביבתי הוא הגורם ל-3%-8% מכלל מחלות הסרטן [9]
השפעות הסרטן
התחלואה בסרטן גוררת הוצאות רפואיות על קניית תרופות, אשפוזים, תשלום על טיפולים רפואיים ועוד. היא גוררת גם היעדרות מהעבודה ובחלק מהמקרים האדם אינו יכול לעבוד יותר, כמו כן הסרטן גורר שינוי דרמטי בחיים לחולה ולמשפחתו ויכול לתרום לדכאון ולבעיות נפשיות נוספות בקרב כלל בני המשפחה. הסרטן הוא תורם מרכזי למוות בטרם עת בעולם המערבי, בכל שכבות הגיל.
סרטן הוא תורם לאי שוויון כלכלי ולאי שוויון בריאותי שכן התושבים העניים חשופים לא פעם לזיהום תעשייתי במקום העבודה שלהם, בסביבת המגורים ובמזון ויש להם פחות יכולת לממן טיפולים ותרופות יקרות להתמודדות עם המחלה. גורמים שנחשבים מרכזיים להתפתחות הסרטן הם עישון טבק, השמנה ותזונה לא בריאה - כל הגורמים האלה קשורים קשר הדוק למצב כלכלי-חברתי נמוך - עוני, השכלה נמוכה ועוד. קיימים מחקרים רבים על עישון ועוני והנתונים על השמנה בארצות הברית מצביעים על קשר חזק בין השכלה נמוכה והשמנת יתר חולנית.
מאבקים ציבוריים
קיימים גופי סביבה וארגוני חולים שטוענים שהגישה המקובלת במחקר, כמו גם הגישה מצד רשויות הבריאות המדיניות הציבורית לקויות. דוגמה לארגון כזה הוא הקואליציה למניעת סרטן.
בתחום המחקר, גופים אלה טוענים היא שעיקר המחקר נעשה במימון חברות התרופות וגורפים אינטרסנטים נוספים שמשפיעים על מדיניות המחקר והמדיניות הציבורית בנושא, וכי נעשה פחות מידי מכדי לגלות את הסיבות לעלייה בתחלואה בסרטן. לפי טענה זו, העלייה בתחלואה בסרטן לא קשורה לגידול בתוחלת החיים של האוכלוסייה, שכן העלייה בתחלואה גדלה בקצב גדול יותר מאשר תוחלת החיים, וכן הדבר לא מסביר את העלייה במקרי הסרטן בקרב ילדים.
טענה נפוצה אחרת שארגונים אלה יוצאים נגדה היא שמחלות סרטן נגרמות במידה רבה בגלל גנטיקה שכן דבר זה לא מסביר את העלייה בתחלואה בסרטן, והשינוי הגנטי באוכלוסייה בעשרות השנים האחרונות הוא זניח.
אגודות ציבוריות בישראל
האגודה המוכרת ביותר בישראל למאבק בסרטן היא האגודה למלחמה בסרטן. עם זאת יש ביקורת על האגודה על כך שהיא מתמקדת בחולים בסרטן ולא משקיעה מספיק מאמץ כדי למנוע תחלואה. עוד ארגון מרכזי הוא עמותת אחת מתשע שמתמקדת בסרטן השד. באחרונה החלה העמותה לעסוק בקשר האפשרי בין זיהום אוויר לבין סרטן השד.
ארגונים אחרים שנאבקים בנושא בגישה הוליסטית יותר כוללים את Cancer Help ואת "העמותה לאיכות החיים ומניעת סרטן". גם בקרב ארגונים אלה, הטענה היא שרוב המידע הנוגע לתחלואה בסרטן לא מובא לידיעת הציבור ושאין מספיק רפואה מונעת בתחום הסרטן.
ראו גם
- רפואה מונעת, קידום בריאות, גורם מסרטן,
- מניעת סרטן
- סרטן בישראל
- עישון, השפעות בריאותיות של עישון, הכחשת נזקי העישון, עישון בישראל
- השמנה, תזונה בריאה, כלכלת השמנה
- השפעות בריאותיות של פעילות גופנית, הליכתיות
- האגודה למלחמה בסרטן
- זיהום אוויר בישראל
- זיהום קרקע בישראל
- זיהום האוויר במפרץ חיפה
- Cancer Help מידע על מחלות סרטן
קישורים חיצוניים
אתרים
- אתר IARC - הסוכנות הבינלאומית לחקר הסרטן
- Cancer Incidence and Mortality Worldwide: IARC Cancer Base No. 11. השכיחות של מקרי סרטן והתמותה מסרטן, ברחבי העולם ולפי מדינות ואיזורים, הסוכנות הבינלאומית לחקר הסרטן
- המונוגרפיות של הסוכנות הבינלאומית לחקר הסרטן - רשימת פרסומים של הסוכנות לחקר הסרטן, לשם זיהוי גורמים סביבתיים שיכולים להגדיל את הסיכון לסרטן בבני אדם. הפרסומים נוגעים לכימיקלים, תרכובות חומרים, חשיפה במקומות העבודה, גורמים פיזיים, סוכנים ביולוגים וסגנון חיים.
- מונוגרפיה 100 של הסוכנות הבינלאומית לחקר הסרטן - סקירה של מסרטנים לאדם 2012 - בחינה מחודשת ועדכון הממצאים, כולל ממצאים לסוגי סרטן באיברים חדשים על מסרטנים מוכרים.
- סטטיסטיקה על סרטן בארצות הברית האגודה האמריקאית לסרטן 2009
- העמותה לאיכות החיים ומניעת סרטן
- אתר הרישום הלאומי לסרטן משרד הבריאות
כתבות
- דו"ח של משרד הבריאות: עליה בתחלואה בסרטן בישראל מנכ"ל המשרד: ישראל טובה בטיפול אבל לא במניעה, דן אבן, הארץ, 01.02.2011
- משרד הבריאות: בישראל חולים מדי שנה 1,250 איש בסרטן בשל זיהומים סביבתיים רן רזניק ויובל אזולאי, הארץ, 08.10.2007
- גם בלי הוכחה מדעית, יש אחריות לנזקים רן רזניק, הארץ, 08.10.2007
- סרטן בכל בית על העליה בשכיחות התחלואה בסרטן בארץ ובעולם - ורד לוי-ברזילי הארץ 27.05.2005
- משרד התמ"ת: עבודה בלילה מגדילה הסיכון לסרטן רן רזניק, הארץ, 23.09.2008
- למה עדיין לא מצאנו תרופה לסרטן? קובי בן-שמחון, הארץ, 14.04.2011
- דו"ח סיבות המוות בישראל: הסרטן מוביל רבע מכלל מקרי התמותה נגרמים מסרטן, מיכל קליין-הלפרן, וואלה, 10.3.2013
- ארגון הבריאות העולמי: שכיחות מקרי הסרטן תזנק ב-75% עד 2032 בין הסיבות לכך - צריכת מזונות עתירי סוכר, השמנת יתר, עישון וצריכת אלכוהול. עידו אפרתי, הארץ, 04.02.2014
- דו"ח: מהי סיבת המוות המובילה בישראל? ירון קלנר ynet, 26.11.2014
- משרד הבריאות: חצי ממקרי הסרטן של ילדים באזור חיפה נובעים מזיהום אוויר אחיה ראב"ד, 14.04.2015, ynet
- הלוחמת בסרטן על ד"ר ליאור שושן גוטמן, מנכ"לית "אונקוטסט טבע", ישראל היום, 28.11.2016
סדרת מאמרים "מחיר החיים" על תעשיית התרופות החדשות לסרטן והדילמות שנוצרות מכך, רוני לינדר-גנץ, דה-מרקר:
- החיים שלך, תמורת מיליון שקל: התרופות לסרטן שיכלו להציל את אבא שלי, 19.02.2016
- מה באמת עומד מאחורי המחיר המטורף של התרופות שמצילות חיים?, 26.02.2016
- הרופא שחלה בסרטן - וגילה שהתרופה יקרה מדי, 04.03.2016
- תקווה אחרונה: המקום שבו מחליטים אם תחיו או תמותו, 11.03.2016
- לנצח בכל דרך: העלות הבלתי נסבלת של התרופות החדשות לסרטן, 25.03.2016
- תקווה, אהבה ואשמה: המרכיב הסודי שמניע את תעשיית התרופות לסרטן, 01.04.2016
הערות שוליים
- ^ 1.0 1.1 1.2 Anand P, Kunnumakkara AB, Kunnumakara AB, Sundaram C, Harikumar KB, Tharakan ST, Lai OS, Sung B, Aggarwal BB Cancer is a preventable disease that requires major lifestyle changes Pharm. Res., vol 25, issue 9, pages 2097–116, September 2008
- ^ Kravchenko J, Akushevich I, Manton, KG, Cancer mortality and morbidity patterns in the U. S. population: an interdisciplinary approach,Springer 2009, isbn 0-387-78192-7
- ^ Smoking-attributable mortality, years of potential life lost, and productivity losses--United States, 2000-2004. Centers for Disease Control and Prevention (CDC). MMWR Morb Mortal Wkly Rep. 2008 Nov 14;57(45):1226-8.
- ^ פרופ' חוה טבנקין, ד"ר אמנון להד, נזקי העישון והדרכים למניעה ולגמילה הנחיות קליניות, המלצות כוח המשימה הישראלי בנושא קידום בריאות ורפואה מונעת, נספח מס' 12 - נזקי העישון והדרכים למניעה ולגמילה, ההסתדרות הרפואית בישראל, איגוד רופאי המשפחה בישראל, מהדורת 2013
- ^ Burns DM. Nicotine Addiction. Harrison’s Principles of Internal Medicine. 15th edition, pp 2575
- ^ Ford ES et al. Healthy living is the best revenge: findings from the European Prospective Investigation Into Cancer and Nutrition-Potsdam study. Arch Intern Med. 2009 Aug 10;169(15):1355-62. doi: 10.1001/archinternmed.2009.237.
- ^ IARC Monographs on the Evaluation of Carcinogenic Risks to Humans VOLUME 105: DIESEL AND GASOLINE ENGINE EXHAUSTS AND SOME NITROARENES Lyon, France: 5-12 June 2012. 2012 / IARC Monographs - Volume 105
- ^ IARC: Outdoor air pollution a leading environmental cause of cancer deaths, IARC PRESS RELEASE N° 221, 17 October 2013
- ^ 9.0 9.1 9.2 9.3 9.4 9.5 9.6 9.7 משרד הבריאות: בישראל חולים מדי שנה 1,250 איש בסרטן בשל זיהומים סביבתיים רן רזניק ויובל אזולאי, הארץ, 08.10.2007
- ^ ירון קלנר, ישראל ראשונה בתחלואת סרטן הלימפומה; שנייה בתמותה , ynet, 04.02.2015
- ^ Cancer and Obesity - Overweight and obesity are linked to cancer. CDC Media Relations, 2017
- ^ C. Brooke Steele et al, Vital Signs: Trends in Incidence of Cancers Associated with Overweight and Obesity — United States, 2005–2014 ,CDC, Weekly / October 6, 2017 / 66(39);1052–1058
- ^ Chao A, Thun MJ, Connell CJ, McCullough ML, Jacobs EJ, Flanders WD, Rodriguez C, Sinha R, Calle EE. Meat consumption and risk of colorectal cancer. JAMA 2005;293:172-82. PMID 15644544.
- ^ Liu RH et al, Phytochemicals in apples are found to provide anticancer and anti-oxidant benefits. קישור.
- ^ Cummings JH, Bingham SA. Diet and the prevention of cancer. BMJ 1998;317:1636-40. . PMID 9848907.
- ^ מה באמת עומד מאחורי המחיר המטורף של התרופות שמצילות חיים? רוני לינדר-גנץ, דה-מרקר, 26.02.2016
- ^ 17.0 17.1 מקרים חדשים של שאתות ממאירות במיקומים נבחרים, לפי מין וגיל, 2012, למ"ס, שנתון סטטיסטי לישראל 2015 - מספר 66, פרק 6, לוח מספר 13
- ^ נחמה גולדברגר, מרים אבורבה, ציונה חקלאי סיבות מוות מובילות בישראל, 2000-2012, משרד הבריאות, יולי, 2015
- ^ 19.0 19.1 19.2 ע"פ נתוני אתר רישום הסרטן הלאומי בישראל, משרד הבריאות, 2004
- ^ 20.0 20.1 מגמות בהיארעות סרטן ובתמותה מסרטן בישראל, 1999-2008 מבצע הקש בדלת,2011, משרד הבריאות
- ^ שיעור מתוקנן של תחלואה בסרטן, ביישובים המונים 10,000 תושבים ויותר, נקבות, ממוצע 2005-2009 משרד הבריאות, הלשכה המרכזית לסטטיסטיקה
- ^ שיעור מתוקנן של תחלואה בסרטן, ביישובים המונים 10,000 תושבים ויותר, זכרים, ממוצע 2005-2009 משרד הבריאות, הלשכה המרכזית לסטטיסטיקה
הבהרה: המידע באקו-ויקי נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.